Spis treści
Co to jest inhalator?
Inhalator to urządzenie, które umożliwia podawanie leków bezpośrednio do układu oddechowego w formie aerozolu lub proszku. Jego głównym zadaniem jest szybkie dostarczenie substancji czynnych, takich jak:
- leki rozkurczowe,
- leki przeciwzapalne.
Inhalatory odgrywają kluczową rolę w leczeniu przewlekłych chorób układu oddechowego, takich jak:
- astma,
- przewlekła obturacyjna choroba płuc (POChP).
Dodatkowo, są pomocne w łagodzeniu objawów:
- przeziębienia,
- zapalenia zatok.
Ich przenośny charakter pozwala pacjentom korzystać z nich w różnych miejscach, co zwiększa komfort terapii. Dzięki wziewnej aplikacji leków, inhalatory skutecznie minimalizują ogólnoustrojowe działanie substancji czynnych, a leki trafiają bezpośrednio tam, gdzie są najbardziej potrzebne. Co ważne, z inhalatorów mogą korzystać osoby w każdym wieku, w tym dzieci, co czyni je istotnym elementem terapii dla osób z problemami oddechowymi.
Co to jest nebulizator?
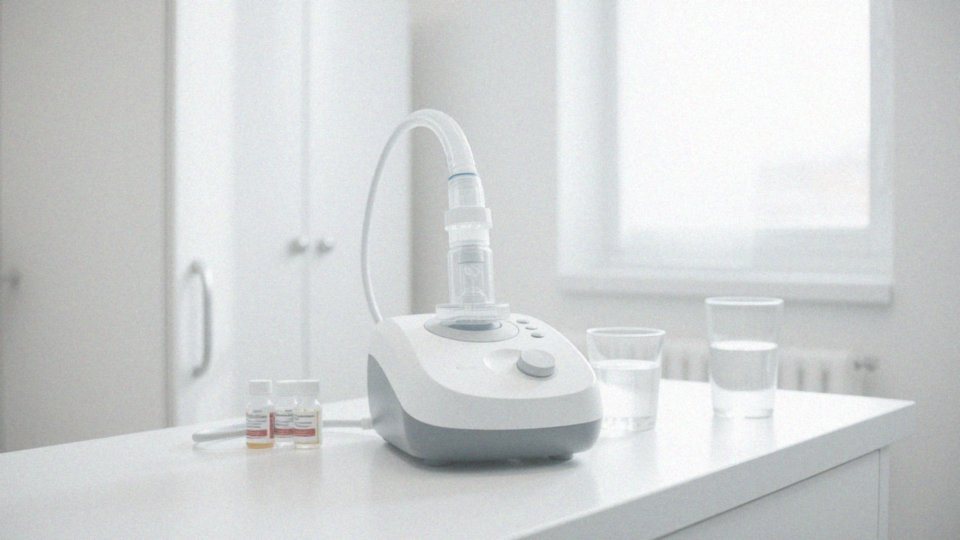
Nebulizator to niezwykle przydatne urządzenie medyczne, które przekształca płynny lek w delikatną mgiełkę. Taki sposób podawania leku sprawia, że łatwiej dotrzeć do dróg oddechowych pacjenta. Proces rozpylania leku na mikroskopijne krople znacząco ułatwia wdychanie, co ma ogromne znaczenie w przypadku:
- dzieci,
- osób z trudnościami w koordynacji oddechu.
Ten sprzęt znajduje zastosowanie w leczeniu różnych dolegliwości, w tym mukowiscydozy i infekcji dróg oddechowych. Nebulizatory pozwalają na efektywne podawanie większych ilości leków, a dzięki małym cząsteczkom aerozolu, leki są dostarczane szybko i z dużą precyzją, co przekłada się na lepsze rezultaty terapeutyczne. Są one kluczowymi narzędziami w terapii inhalacyjnej, umożliwiającym dotarcie leków bezpośrednio do chorych obszarów, co zwiększa ich skuteczność.
Co więcej, nebulizatory zaprojektowane z myślą o dzieciach uwzględniają komfort i bezpieczeństwo podczas inhalacji, co czyni je niezbędnym elementem opieki zdrowotnej.
Jakie są różnice między inhalatorem a nebulizatorem?
Inhalator i nebulizator to dwa różne urządzenia, które mają na celu poprawę funkcjonowania układu oddechowego. Rozróżnienie ich możliwości jest kluczowe w procesie wyboru odpowiedniego sprzętu, zależnie od indywidualnych potrzeb pacjenta.
Inhalator to przenośne narzędzie, które podaje leki w formie aerozolu, a użytkownik musi synchronizować wdech z pracą urządzenia. Dobrze sprawdza się w przypadku dorosłych i starszych osób, które potrafią skutecznie przeprowadzić inhalację. Zazwyczaj stosuje się je w leczeniu przewlekłych schorzeń, takich jak:
- astma,
- POChP.
Nebulizator z kolei działa w inny sposób, przekształcając płynny lek w mgiełkę, co ułatwia wchłanianie leku, zwłaszcza dzieciom oraz pacjentom z trudnościami w koordynacji oddechowej. Należy jednak pamiętać, że nebulizatory potrzebują zewnętrznego zasilania, co sprawia, że są mniej mobilne. Umożliwiają one także podanie większych dawek leków, co eliminuje konieczność skoordynowanego wdechu. Dzięki temu stanowią idealne rozwiązanie w leczeniu infekcji górnych dróg oddechowych.
Choć inhalator dostarcza lek szybciej, nebulizator pozwala na stopniową inhalację, co bywa korzystne w pewnych sytuacjach. Ostatecznie, decyzja o wyborze pomiędzy inhalatorem a nebulizatorem powinna być dostosowana do konkretnej sytuacji pacjenta, uwzględniając zarówno rodzaj schorzenia, jak i osobiste preferencje dotyczące metody inhalacji.
Jak działają inhalatory i nebulizatory?
Inhalatory i nebulizatory to urządzenia medyczne, które odgrywają kluczową rolę w dostarczaniu leków do dróg oddechowych. Inhalatory podają leki w postaci aerozolu lub proszku, które pacjent ma za zadanie wdychać. Istnieją różne rodzaje inhalatorów:
- inhalatory ciśnieniowe, które przechowują skompresowane substancje,
- inhalatory suchego proszku, które wykorzystują siłę wdechu do uwolnienia leku.
Z drugiej strony, nebulizatory przekształcają płynne leki w drobną mgiełkę przy użyciu sprężonego powietrza, ultradźwięków lub wibrującej membrany. Dzięki tym technologiom, leki mogą być skuteczniej aplikowane przez ustnik lub maskę, co pozwala na dotarcie drobnych cząsteczek do dolnych partii dróg oddechowych, a tym samym zwiększa ich skuteczność. Oba typy urządzeń są nieocenione w terapii chorób płuc, takich jak:
- astma,
- przewlekła obturacyjna choroba płuc (POChP),
- mukowiscydoza.
Ich główne różnice dotyczą sposobu działania oraz formy aplikacji leku. Inhalatory najlepiej sprawdzają się u pacjentów, którzy potrafią skoordynować wdech z podawanym lekiem. Natomiast nebulizatory to lepszy wybór dla osób z trudnościami w oddychaniu oraz dla dzieci, gdyż ich użycie nie wymaga płynnego koordynowania oddechu.
Jakie są typy inhalatorów dostępnych na rynku?
Na rynku można znaleźć mnóstwo inhalatorów, które różnią się nie tylko działaniem, ale także formą podawania leków. Oto niektóre z najpopularniejszych typów:
- Inhalatory ciśnieniowe (MDI): Te urządzenia wykorzystują sprężone powietrze do precyzyjnego uwalniania leku w postaci aerozolu. Doceniane są za swoją prostotę i efektywność, choć wymagają od pacjenta synchronizacji wdechu z aplikacją dozowanej substancji.
- Inhalatory suchego proszku (DPI): Działają na zasadzie głębokiego wdechu, co aktywuje uwolnienie leku w formie proszku. Polecane są szczególnie dla osób, które nie potrzebują dużych dawek medykamentu.
- Inhalatory z dozownikiem (spacer): To pomocnicze urządzenia do inhalatorów ciśnieniowych, które ułatwiają podawanie leku. Są szczególnie przydatne w przypadku dzieci i osób starszych, umożliwiając dłuższe wdychanie mgły.
- Nebulizatory pneumatyczno-tłokowe: Zmieniają płynne leki w aerozol, co sprawia, że są bardzo skuteczne w terapii poważniejszych przypadków astmy oraz infekcji dróg oddechowych.
- Nebulizatory ultradźwiękowe: Te urządzenia wykorzystują energię ultradźwięków do tworzenia delikatnej mgiełki. Dzięki nim inhalacja staje się prostsza i bardziej komfortowa, a ich cicha praca zwiększa wygodę użytkowania.
- Inhalatory membranowe (MESH): Nowoczesne i zaawansowane technologicznie, wytwarzają drobną mgiełkę leku dzięki wibrującej membranie. Są niezwykle efektywne i ciche, co czyni je dogodnym wyborem.
Każdy z tych inhalatorów oferuje unikalne zalety i jest przystosowany do różnych potrzeb pacjentów. Wybór odpowiedniego modelu powinien opierać się zarówno na dolegliwościach zdrowotnych, jak i preferencjach użytkownika.
Jakie są różnice między inhalatorem przenośnym a profesjonalnym?
Inhalatory przenośne różnią się od swoich profesjonalnych odpowiedników na wiele sposobów. Przede wszystkim, modele mobilne są znacznie mniejsze i lżejsze, co sprawia, że idealnie nadają się do codziennego użytku i podróży. Zasilane akumulatorami lub bateriami, oferują wygodę, a dzięki kompaktowej konstrukcji łatwo je zabrać ze sobą wszędzie. To czyni je niezwykle popularnymi wśród pacjentów cierpiących na przewlekłe schorzenia układu oddechowego, takie jak:
- astma,
- POChP.
Z kolei inhalatory profesjonalne są zazwyczaj większe i bardziej zaawansowane technicznie. Ich wysoka moc oraz dłuższy czas działania pozwalają na wykonanie wielu inhalacji bez konieczności częstego ładowania. Często wyposażone są w dodatkowe funkcje, takie jak możliwość regulacji parametrów inhalacji, co czyni je bardziej funkcjonalnymi w skomplikowanych przypadkach medycznych. Decyzja o wyborze inhalatora powinna opierać się na specyficznych potrzebach pacjenta oraz jego stylu życia. Osoby, które często podróżują lub potrzebują stałego dostępu do inhalacji, z pewnością docenią wygodę, jaką oferuje model przenośny. Z kolei pacjenci, którzy wymagają bardziej zaawansowanego leczenia w warunkach szpitalnych, powinni rozważyć inhalatory profesjonalne.
Jakie leki można podawać za pomocą inhalatora?
W inhalatorach najczęściej stosuje się trzy główne grupy leków:
- leki rozkurczające oskrzela, takie jak salbutamol i formoterol, które efektywnie otwierają drogi oddechowe,
- kortykosteroidy wziewne, takie jak budezonid czy flutikazon, działające przeciwzapalnie,
- leki przeciwcholinergiczne, do których należą ipratropium i tiotropium, wspierające rozkurcz oskrzeli.
Dzięki ich działaniu osoby cierpiące na astmę oraz przewlekłą obturacyjną chorobę płuc (POChP) mają większy komfort w oddychaniu. Leki złożone, takie jak salmeterol z flutikazonem, łączą w sobie działanie leków rozkurczających i kortykosteroidów, co znacząco poprawia efektywność terapii oraz kontrolę objawów. Terapia wziewna odgrywa zatem niezwykle istotną rolę w leczeniu astmy oraz POChP. Co ważne, nawet jeżeli leki te mogą powodować pewne efekty uboczne, w większości przypadków są one minimalne, szczególnie gdy stosowane są zgodnie z zaleceniami.
Jakie leki można podawać za pomocą nebulizatora?

Nebulizator to niezwykle pomocne urządzenie, które podaje leki w postaci delikatnej mgiełki. Umożliwia to łatwiejsze wchłanianie substancji czynnych przez układ oddechowy. Wśród stosowanych preparatów znajdują się:
- salbutamol i ipratropium, które pomagają w rozszerzaniu oskrzeli,
- kortykosteroidy wziewne, takie jak budezonid, które zmniejszają stan zapalny w drogach oddechowych,
- antybiotyki, na przykład tobramycyna, skutecznie zwalczające infekcje bakteryjne,
- leki mukolityczne, takie jak ambroksol czy acetylocysteina, przyczyniające się do łatwiejszego usuwania wydzieliny z dróg oddechowych,
- sól fizjologiczna, która nawilża drogi oddechowe, co zwiększa komfort inhalacji.
Stosowanie nebulizatora z odpowiednimi lekami odgrywa kluczową rolę w terapii mukowiscydozy oraz innych chorób płuc. Precyzyjne dostarczanie substancji czynnych może zdecydowanie poprawić jakość życia pacjentów. Dzięki swojej formie, nebulizator jest skutecznym rozwiązaniem terapeutycznym, szczególnie dla osób borykających się z trudnościami w koordynowaniu oddechu, w tym dzieci.
Jakie są zalety stosowania inhalatorów?

Inhalatory oferują wiele korzyści dla osób borykających się z problemami oddechowymi. Przede wszystkim pozwalają na szybkie podanie leków bezpośrednio do dróg oddechowych, co sprawia, że efekty leczenia są odczuwalne niemal natychmiast. Dodatkowo, minimalizują one ogólnoustrojowe działania uboczne. Precyzyjne dawkowanie umożliwia pacjentom dostosowanie terapii do ich indywidualnych potrzeb, co czyni leczenie bardziej elastycznym.
Dzięki swojej przenośności i prostocie obsługi, inhalatory znacznie zwiększają wygodę stosowania. Regularne zażywanie leków jest kluczowe w przypadkach takich jak:
- astma,
- przewlekła obturacyjna choroba płuc (POChP).
Aerozole zwiększają wydajność wchłaniania substancji czynnych, trafiając bezpośrednio w miejsca, gdzie są najbardziej potrzebne. Co więcej, inhalatory są bezpieczne i mogą być używane przez ludzi w każdym wieku, w tym dzieci. Z tego powodu stanowią one istotny element opieki zdrowotnej w profilaktyce oraz leczeniu schorzeń układu oddechowego.
Jakie są zalety stosowania nebulizatorów?
Nebulizatory oferują szereg korzyści, które czynią je niezastąpionym narzędziem w terapii wziewnej. Dzięki nim można podać większe dawki leków, co ma kluczowe znaczenie w przypadku poważnych dolegliwości, takich jak:
- mukowiscydoza,
- ostre infekcje dróg oddechowych.
Przekształcając leki w delikatną mgiełkę, ułatwiają one ich wchłanianie przez dolne drogi oddechowe. Co istotne, nie wymagają od pacjenta precyzyjnej koordynacji wdechu, co czyni je idealnym rozwiązaniem dla:
- dzieci,
- osób starszych.
Dodatkowo, ich łatwość obsługi sprawia, że świetnie sprawdzają się w warunkach domowych. Mogą być wykorzystane w różnych środowiskach, zarówno w placówkach ambulatoryjnych, jak i szpitalnych, co potwierdza ich wszechstronność. Co więcej, nebulizatory pozwalają na zastosowanie różnorodnych leków, w tym mukolityków i antybiotyków, co zwiększa ich znaczenie w bardziej skomplikowanych terapiach. Terapia wziewna z ich użyciem ma potencjał, aby znacząco poprawić jakość życia pacjentów z przewlekłymi chorobami płuc, oferując im większy komfort i skuteczność w leczeniu.
Kiedy warto wybrać inhalator dla dziecka?
Wybór inhalatora dla dziecka ma sens w kilku konkretnych sytuacjach. Przede wszystkim, warto rozważyć to urządzenie, gdy pociecha jest już w stanie zsynchronizować wdech z uwolnieniem leku. Najlepsze wyniki inhalacji osiąga się, gdy pacjent potrafi zsynchronizować te dwie czynności.
Inhalatory dedykowane dzieciom są wyjątkowo efektywne w leczeniu astmy oskrzelowej, gdzie szybki dostęp do leku bywa kluczowy, na przykład podczas ataku. Co więcej, inhalatory są lekkie i dyskretne, co czyni je doskonałym wyborem dla starszych dzieci oraz nastolatków, którzy aktywnie spędzają czas. Dzięki nim zażywanie leków staje się łatwiejsze, niezależnie od miejsca, w którym się znajdują.
Warto również zwrócić uwagę na unikalne potrzeby dziecka i jego styl życia, ponieważ inhalator może okazać się lepszym rozwiązaniem dla tych, którzy są w stanie go odpowiednio używać. Natomiast młodsze dzieci, które zmagają się z trudnościami w koordynacji oddechowej, mogą bardziej skorzystać z nebulizatora.
Niezwykle istotne jest zapewnienie bezpieczeństwa podczas inhalacji oraz monitorowanie całego procesu, co istotnie wpływa na skuteczność terapii.
Kiedy warto wybrać nebulizator dla dziecka?

Wybór odpowiedniego nebulizatora dla dziecka ma ogromne znaczenie, zwłaszcza gdy maluch zmaga się z problemami z oddychaniem. To urządzenie jest szczególnie korzystne dla niemowląt oraz małych dzieci, gdyż nie wymaga skoordynowanego wdechu, co znacznie ułatwia przeprowadzenie inhalacji.
Inwestycja w nebulizator jest kluczowa, zwłaszcza w przypadku poważnych infekcji dróg oddechowych, jak:
- zapalenie oskrzeli,
- zdiagnozowana mukowiscydoza.
Te urządzenia umożliwiają podanie większych dawek leków, co ma istotne znaczenie w terapii ciężkich schorzeń. Co więcej, nebulizatory są nie tylko bezpieczne, ale także łatwe w obsłudze, co pomaga zredukować stres związany z inhalacją. Wiele z nich zapewnia dodatkowy komfort, sprawiając, że procedura staje się bardziej przyjemna dla dziecka.
Przy wyborze nebulizatora ważne jest, by uwzględnić potrzeby malucha, jego wiek oraz ewentualne trudności oddechowe. Dla małych dzieci nebulizator często okazuje się lepszą alternatywą niż inhalator, szczególnie w leczeniu chorób układu oddechowego.
Jak inhalatory i nebulizatory wpływają na leczenie astmy oskrzelowej?
Inhalatory i nebulizatory odgrywają niezwykle ważną rolę w terapii astmy oskrzelowej. Dzięki nim możliwe jest skuteczne podawanie leków, które rozszerzają oskrzela oraz kortykosteroidów. Te urządzenia perfekcyjnie wprowadzają substancje czynne bezpośrednio do dróg oddechowych, co znacznie przyspiesza ich działanie i podnosi efektywność terapii.
W sytuacjach nagłych, takich jak ataki duszności, inhalator z salbutamolem błyskawicznie otwiera drogi oddechowe, co przynosi ulgę. Ważne jest także regularne stosowanie inhalatorów z kortykosteroidami, na przykład budezonidu, który pomaga w kontroli stanu zapalnego i zmniejsza ryzyko nawrotów choroby.
Nebulizatory, działające na zasadzie zamiany leków na drobną mgiełkę, znacząco ułatwiają proces inhalacji. Takie rozwiązanie jest szczególnie korzystne dla dzieci oraz osób, które mają trudności z oddychaniem.
Oba typy urządzeń pozwalają na dostarczanie leków w sposób ograniczający efekty uboczne, a jednocześnie maksymalizujący efekty terapeutyczne. Dzięki tym nowoczesnym technologiom terapia wziewna ma kluczowe znaczenie w profilaktyce i leczeniu astmy, przyczyniając się do poprawy jakości życia pacjentów.
Warto zaznaczyć, że wybór inhalatora czy nebulizatora powinien opierać się na indywidualnych potrzebach pacjenta oraz charakterystyce schorzenia. Ostatecznie obie metody stanowią skuteczne wsparcie w terapii astmy oskrzelowej, a ich zastosowanie powinno być dostosowane do konkretnej sytuacji klinicznej.
Jak inhalatory i nebulizatory wpływają na leczenie mukowiscydozy?
Inhalatory i nebulizatory odgrywają kluczową rolę w terapii mukowiscydozy. Ułatwiają skuteczne podawanie leków mukolitycznych, antybiotyków oraz soli fizjologicznej bezpośrednio do układu oddechowego. Mukowiscydoza to choroba genetyczna, która skutkuje nadmiernym gromadzeniem się gęstego śluzu, co znacząco utrudnia oddychanie i jest przyczyną licznych infekcji.
Leki mukolityczne, takie jak dornaza alfa czy acetylocysteina, pomagają w rozrzedzeniu tego śluzu, co z kolei ułatwia jego usuwanie i poprawia drożność dróg oddechowych. Nebulizatory przekształcają leki w drobną mgiełkę, co ułatwia ich wchłanianie. To szczególnie istotne dla dzieci oraz pacjentów, którzy mają trudności z koordynacją oddechu.
Dzięki nebulizatorom możliwe jest podanie większej dawki leku, co eliminuje konieczność synchronizacji wdechu. Antybiotyki, takie jak tobramycyna, stosowane w nebulizatorach, skutecznie zwalczają bakterie odpowiedzialne za infekcje dróg oddechowych u osób z mukowiscydozą.
Warto również zauważyć, że inhalacje z użyciem soli fizjologicznej pomagają nawilżać drogi oddechowe, co zwiększa komfort pacjentów, zwłaszcza podczas długotrwałych terapii.
Terapie wziewne, zarówno z użyciem inhalatorów, jak i nebulizatorów, przyczyniają się do poprawy jakości życia osób z mukowiscydozą. Dzięki nim oddychanie staje się prostsze, a leczenie bardziej efektywne. Kluczowe jest dostosowanie metody inhalacji do indywidualnych potrzeb pacjenta, co pozwala na uzyskanie optymalnych rezultatów terapeutycznych.
Czym są akcesoria do inhalatorów i nebulizatorów?
Akcesoria do inhalatorów i nebulizatorów odgrywają niezwykle istotną rolę w skuteczności terapii wziewnej. Wśród różnych modeli inhalatorów szczególne zainteresowanie budzą:
- komory inhalacyjne,
- ustniki,
- maski.
Komory inhalacyjne, popularnie zwane spacerami, zwiększają efektywność podawania leków, szczególnie u dzieci oraz osób w podeszłym wieku, ponieważ umożliwiają im dłuższe wdychanie substancji czynnej. Ustniki natomiast są przeznaczone do bezpośredniego wdychania leku, co sprawia, że są idealne dla pacjentów, którzy potrafią zgrać wdech z momentem uwolnienia medykamentu. Z kolei maski będą świetnym rozwiązaniem dla osób, które mają trudności z obsługą ustników, zwłaszcza dla małych dzieci.
W nebulizatorach kluczowe znaczenie mają:
- maseczki do nebulizacji,
- przewody powietrzne.
Maseczki dobrze przylegają do twarzy, co efektywnie pozwala na dostarczenie leku do dróg oddechowych. Dodatkowo, długość przewodu powietrznego wpływa na komfort użytkowania, zapewniając większą swobodę ruchów podczas inhalacji. Pojemniki na lek również pełnią ważną funkcję, ponieważ umożliwiają precyzyjne dozowanie preparatów. Ważne jest, aby inhalatory i nebulizatory dla dzieci były odpowiednio dostosowane do ich specyficznych potrzeb. Dobór właściwych akcesoriów ma kluczowe znaczenie dla zapewnienia komfortu oraz bezpieczeństwa, a także wspiera efektywność całego procesu leczenia.
Jakie są główne działania niepożądane inhalacji?
Efekty uboczne inhalacji mogą się znacznie różnić w zależności od zastosowanego leku. Najczęściej zgłaszane objawy to:
- chrypka,
- kaszel,
- podrażnienie gardła,
- suchość w jamie ustnej,
- bóle głowy.
Wiele osób zauważa również suchość w jamie ustnej, która jest skutkiem działania substancji czynnych na błony śluzowe. Dodatkowo, niektóre leki, takie jak kortykosteroidy, wiążą się z ryzykiem rozwoju kandydozy w jamie ustnej. Aby temu zapobiec, zaleca się płukanie ust wodą po inhalacji. Leki rozszerzające oskrzela mogą natomiast powodować takie dolegliwości jak drżenie mięśni czy kołatanie serca. Dlatego niezwykle istotne jest, aby pacjenci byli świadomi możliwych efektów ubocznych i poruszali je w rozmowach z lekarzem. Takie podejście pomoże skutecznie monitorować ich stan zdrowia w trakcie leczenia. Dostosowanie terapii do indywidualnych potrzeb może znacząco wpłynąć na ograniczenie niepożądanych działań.
Jakie są wskazania lekarza do stosowania inhalacji?
Inhalacje, zalecane przez lekarzy, mają zastosowanie w różnych schorzeniach i sytuacjach, gdzie leki muszą bezpośrednio dotrzeć do dróg oddechowych. Oto kilka z najważniejszych wskazń:
- Astma oskrzelowa – osoby z tym schorzeniem regularnie korzystają z inhalacji leków rozkurczających oraz kortykosteroidów, co pozwala na lepszą kontrolę objawów,
- Przewlekła obturacyjna choroba płuc (POChP) – w tym przypadku inhalacje są niezbędne do poprawy wydolności oddechowej oraz zmniejszenia duszności,
- Mukowiscydoza – terapia wziewna ułatwia dostarczanie leków mukolitycznych oraz antybiotyków, co przyspiesza usuwanie gęstej wydzieliny z dróg oddechowych,
- Zapalenie oskrzeli – inhalacje mogą złagodzić objawy, wspomagając odkrztuszanie i nawilżając drogi oddechowe,
- Zapalenie zatok przynosowych – dzięki inhalacjom błona śluzowa zostaje nawilżona i oczyszczona, co wspiera proces leczenia infekcji,
- Infekcje dróg oddechowych – umożliwiają one dotarcie leków bezpośrednio do chorych obszarów, co zwiększa ich efektywność,
- Nawilżenie dróg oddechowych – jest to kluczowe dla osób z przewlekłymi problemami oddechowymi, szczególnie w przypadku suchości błon śluzowych.
Każda decyzja dotycząca wprowadzenia inhalacji opiera się na indywidualnych potrzebach pacjenta oraz charakterystyce schorzenia. Inhalacje za pomocą inhalatorów i nebulizatorów odgrywają istotną rolę w terapii, zapewniając skuteczną kontrolę wielu dolegliwości związanych z układem oddechowym.
Jak zapewnić bezpieczeństwo dzieci podczas stosowania inhalatorów i nebulizatorów?
Zapewnienie bezpieczeństwa dzieci podczas korzystania z inhalatorów oraz nebulizatorów jest niezwykle istotne dla skuteczności leczenia. Kluczowe jest, aby ściśle stosować się do wskazówek lekarza odnośnie do dawkowania i zastosowania leków. Wybór odpowiednich masek, odpowiednich do wieku i rozmiaru dziecka, pozwala na efektywne podanie medykamentów.
- systematyczne czyszczenie i dezynfekcja urządzeń znacząco obniżają ryzyko zakażeń,
- leki oraz sprzęt powinny być przechowywane w miejscach, do których dzieci nie mają dostępu, co ogranicza możliwość ich przypadkowego wykorzystania,
- monitorowanie dziecka podczas inhalacji jest kluczowe; rodzice powinni pilnować, aby dziecko oddychało prawidłowo,
- warto rozważyć zakup modeli wyposażonych w dodatkowe funkcje bezpieczeństwa, na przykład automatycznego wyłączania po zakończeniu inhalacji,
- edukacja dzieci na temat prawidłowego użytkowania inhalatora lub nebulizatora jest również kluczowa.
Znajomość obsługi sprzętu przyczynia się nie tylko do zwiększenia komfortu, ale także do poprawy skuteczności inhalacji. Dla przykładu, w przypadku nebulizatorów, atrakcyjne maski mogą sprawić, że proces ten będzie mniej stresujący. Pamiętajmy, że dbanie o bezpieczeństwo i wygodę dzieci ma istotny wpływ na ogólną skuteczność terapii. Odpowiednie przygotowanie znacząco zwiększa szansę na pozytywne efekty leczenia.
Jak monitorować dziecko podczas inhalacji?
Podczas inhalacji dziecka kluczowe jest baczne obserwowanie jego zdrowia oraz samopoczucia. Ważne, by zacząć od analizy oddechu – dobrze jest ocenić, czy jest równy, a także zwrócić uwagę na ewentualne trudności, takie jak duszność.
Kolor skóry malucha może również dostarczać cennych wskazówek; bladość czy sinica mogą sugerować problemy z oddychaniem. Istotne jest także, aby monitorować, jak organizm reaguje na podawany lek. W przypadku wystąpienia niepożądanych objawów, takich jak:
- kaszel,
- swędzenie,
- obrzęk twarzy.
Niezwłocznie należy przerwać inhalację i skontaktować się z lekarzem. Ponadto, istotne jest przestrzeganie wskazówek medyka dotyczących dawkowania oraz czasu trwania zabiegu, co pomoże zredukować ryzyko wystąpienia skutków ubocznych. Systematyczne monitorowanie stanu zdrowia dziecka zwiększa efektywność terapii i zapewnia bezpieczeństwo podczas inhalacji.
Dobrym pomysłem jest prowadzenie dzienniczka obserwacji, w którym rodzice mogą notować zauważone zmiany oraz niepokojące objawy, co będzie pomocne podczas spotkań z lekarzem.
Jakie są koszty zakupu inhalatora i nebulizatora?
Koszt zakupu inhalatorów i nebulizatorów różni się w zależności od ich typu i funkcji. Na przykład:
- inhalatory kieszonkowe, które są zazwyczaj łatwe w obsłudze, można nabyć w cenie od około 50 do 400 zł,
- nebulizatory, które przekształcają leki w mgiełkę, są droższe – ich ceny wahają się od 150 do 800 zł.
To, ile dokładnie zapłacimy, zależy od wybranego modelu, który może być:
- pneumatyczno-tłokowy,
- ultradźwiękowy,
- membranowy.
Nie można też zapominać o wydatkach na regularne wymiany takich akcesoriów, jak:
- ustniki,
- maseczki,
- filtry,
które mogą kosztować od kilku do kilkudziesięciu złotych rocznie. Wysokość tych kosztów w dużej mierze uzależniona jest od częstotliwości korzystania z urządzenia oraz rodzaju terapii. Użytkownicy muszą mieć na uwadze również wydatki na leki potrzebne do inhalacji, które mogą znacząco podnieść całkowity koszt leczenia. Zrozumienie tych kwestii finansowych ma kluczowe znaczenie zarówno dla pacjentów, jak i ich bliskich, umożliwiając bardziej świadome podejście do wyboru sprzętu.








